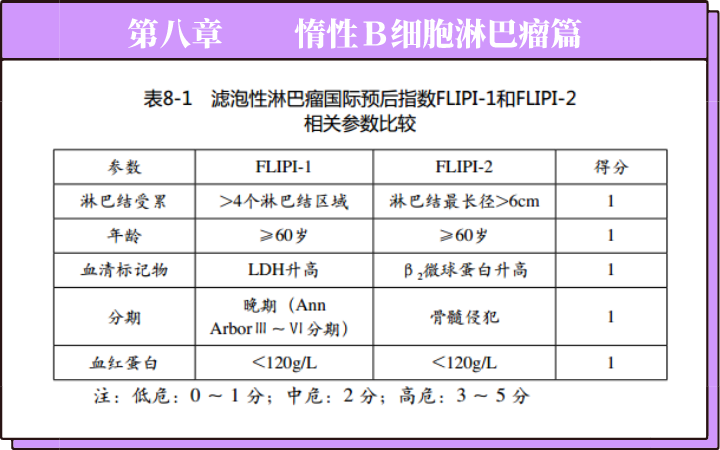
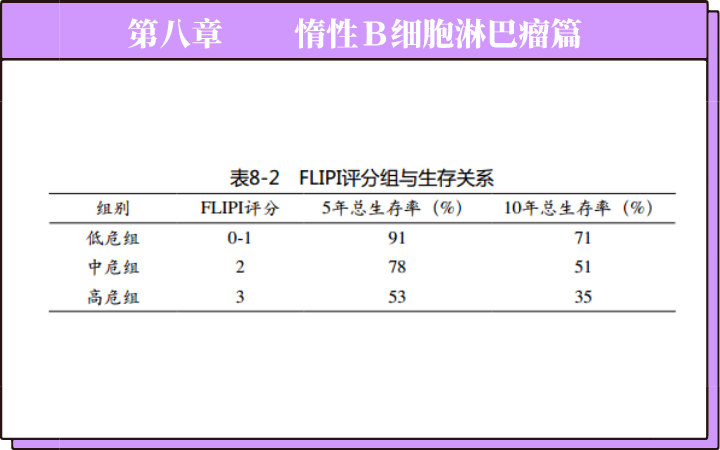
前文有简单介绍过目前临床上应用的几种传统,也是经典的胰腺癌手术方式。但是,这些手术创伤比较大,患者的术后生活质量也往往很差,而且很多病人的预后并没有改善。随着外科学不断进步,兴起了微创手术治疗。微创外科技术(MIS)的核心在于把手术对人体局部或全身的损伤控制到最小程度,而又能取得最好的治疗效果。微创外科的优势包括:
1.最大化切除病变组织;
2.最大程度保留正常组织;
3.提高临床疗效、生活质量。腹腔镜手术技术是微创外科技术典型代表。
最开始腹腔镜主要用于探查和对疾病进行诊断。1987年,Mouret报告了世界首例腹腔镜胆囊切除术,随后腹腔镜手术在临床上广泛应用于外科疾病的治疗。1994年,Cuschieri首次报道了腹腔镜下远端胰腺切除术,由于胰腺癌切除手术的复杂性,腹腔镜技术在该领域的应用相对缓慢。很多外科医师仍然对腹腔镜下胰腺癌根治性切除手术持谨慎态度,但随着器械设备等的不断进步,微创技术适应症也越来越宽泛和被广泛应用。
下面简要介绍几种腹腔镜及机器人常用的几种胰腺癌手术方式。
1. 远端胰腺切除术(LDP)
腹腔镜远端胰腺切除术(LDP)是应用最多的胰腺微创手术,在治疗良性和低度恶性胰腺肿瘤上已经被普遍采用。然而,因为胰体尾癌在胰腺癌中所占比例不多,所以对于LDP治疗胰腺癌的研究数据仍然有限。目前已有的一些研究认为,LDP在降低术中、术后并发症,缩短住院时间,促进患者恢复,降低住院费用,减少围手术期死亡率等方面相较于传统开腹手术更具有优势。对于胰腺体尾部恶性肿瘤,由于癌细胞可能转移至脾脏血管中,所以切除脾脏可能更加安全。关于LDP治疗胰腺癌患者术后生存状况的研究较少,现有的一些文献多数支持LDP近、远期疗效与传统开腹手术相当,但是还需要更多的研究和更大的前瞻性试验来证实。
2. 胰十二指肠切除术(LPD)
腹腔镜胰十二指肠切除术(LPD)被普遍认为是一种难度高、风险大的手术,由于涉及复杂的肠道、胆管和胰腺重建,所以对手术医师要求非常高,也使得这一技术饱受争议。有文献报道,LPD的术后并发症如胰瘘和伤口感染的发生率和传统开腹手术相似,并且两者的总体发病率和死亡率没有差异。但是研究者们发现LPD出血量少、输血率低,与此同时,LPD比传统开腹手术需要更长的手术时间。由于腔镜的视野放大效果,更便于实现精细操作,LPD的淋巴结清扫数目可能会更有优势,但是没有足够证据证实在并发症发生率、围术期死亡率、患者预后方面LPD优于传统手术。对于有手术适应症的患者来说,由经验丰富的医师开展LPD是可行的,并且可能获得良好的近期肿瘤学疗效。
3. 腹腔镜全胰切除术(LTP)和腹腔镜胰腺中段切除术
腹腔镜全胰切除术(LTP)主要用于多灶性病变的患者,由于并发症的发生率和患者的死亡率居高不下,这种手术开展较少,报道的病例也十分有限。一些小规模的研究初步认为,LTP在手术时间,住院天数、手术出血量等方面均较传统手术方式有一定的优势,可能是安全可行的一种治疗方法。腹腔镜胰腺中段切除术主要应用于胰颈部或体部良性及低度恶性肿瘤,该术式能最大限度保留正常胰腺组织,维持腺体内内外分泌功能,促进消化吸收。
近年来,达芬奇机器人在国内外呈现快速的发展,达芬奇机器人是一种高级机器人平台,可以简单说是更高级的腹腔镜系统,其设计的理念是通过使用更加微创的方法,实施复杂的外科手术。其由三部分组成:外科医生控制台、床旁机械臂系统、成像系统。从患者角度出发,达芬奇机器人具有以下优点:
(1)手术操作更精确,与腹腔镜(二维视觉)相比,因三维视觉可放大10-15倍,使手术精确度大大增加,术后恢复快,愈合好。
(2)曲线较腹腔镜短。
(3)创伤更小使微创手术指征更广;减少术后疼痛;缩短住院时间;减少失血量;减少术中的组织创伤和炎性反应导致的术后粘连;增加美容效果;更快投入工作。从医生角度,达芬奇手术机器人增加视野角度;减少手部颤动,机器人“内腕”较腹腔镜更为灵活,能以不同角度在靶器官周围操作;较人手小,能够在有限狭窄空间工作;使术者在轻松工作环境工作,减少疲劳更集中精力;减少参加手术人员。医生有利之处归根到底还是为患者。例如,机器人提高精确度,便能节省出手术时间从而减少术者疲劳,这样可以进一步防止术者手部颤动使术者精力更集中,使手术更完美。
鉴于腹腔镜及机器人胰腺癌手术难度大,学习时间长,应该在有经验的中心完成,并且需要加强对外科医师手术技术的培训。以循证医学为指导,“更精确的手术、更少的并发症和更好的疗效”,外科手术必定会从有创到微创、从微创向无创方向发展。黎介寿院士给出了外科学未来的发展方向。胰腺癌的根治性切除手术,也一定会趋向于更微创、更精准。